Kręgozmyk, choć często ignorowany, to poważne schorzenie kręgosłupa, które może dotknąć każdego z nas. Charakteryzuje się przesunięciem jednego kręgu względem drugiego, co prowadzi do bólu pleców, ograniczenia ruchomości, a w skrajnych przypadkach także do objawów neurologicznych. Problem ten najczęściej występuje w odcinku lędźwiowym, a jego przyczyny mogą być bardzo zróżnicowane – od wrodzonych wad, przez urazy, aż po degenerację spowodowaną wiekiem. Choć kręgozmyk jest stanem postępującym, warto zrozumieć jego objawy i potencjalne skutki, aby móc skutecznie zareagować i zminimalizować ryzyko poważnych komplikacji.
Kręgozmyk
Kręgozmyk, znany również jako spondylolisteza, to schorzenie charakteryzujące się przesunięciem jednego kręgu względem drugiego. Najczęściej dotyka odcinka lędźwiowo-krzyżowego kręgosłupa, co prowadzi do niestabilności i może wiązać się z poważnymi konsekwencjami zdrowotnymi. Warto zauważyć, że jest to choroba postępująca, która sama nie ustępuje.
Największe ryzyko wystąpienia kręgozmyku obserwuje się u dorosłych. Przyczyny tego schorzenia są różnorodne; mogą być wynikiem:
- wrodzonych wad anatomicznych,
- urazów,
- zmian degeneracyjnych wynikających z procesu starzenia się organizmu.
Szczególnie często zmiany te pojawiają się w rejonie L5/S1, który stanowi aż 82% wszystkich przypadków. Zdarza się też, że kręgozmyk występuje w segmentach L4/L5 oraz L3/L4, choć jest to zdecydowanie rzadsze.
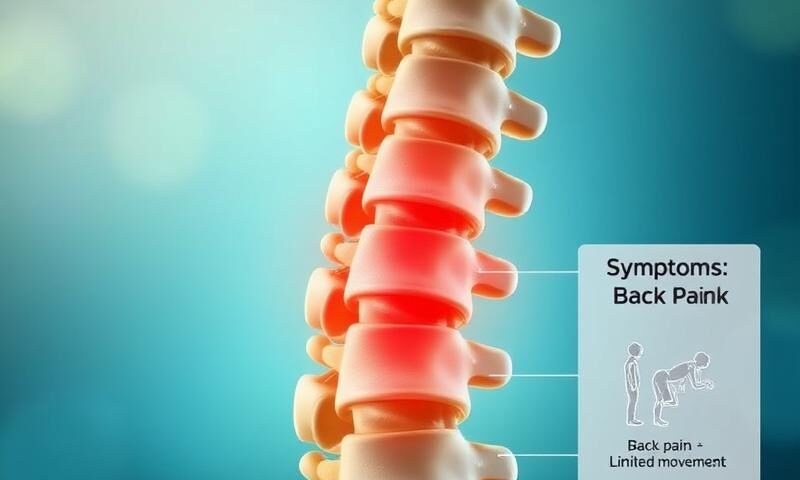
Nie można pominąć objawów neurologicznych związanych z tym stanem. Ból pleców oraz promieniowanie bólu do nóg to najczęstsze symptomy. Jeżeli podejrzewasz u siebie kręgozmyk, warto skonsultować się ze specjalistą i wykonać diagnostykę obrazową. Takie kroki umożliwią potwierdzenie diagnozy oraz podjęcie odpowiednich działań terapeutycznych.
Co to jest kręgozmyk?
Kręgozmyk, nazywany też spondylolistezą, to problem zdrowotny polegający na przesunięciu jednego kręgu względem drugiego. Najczęściej dotyka on odcinka lędźwiowo-krzyżowego kręgosłupa i prowadzi do różnych dolegliwości, w szczególności bólu pleców. Warto podkreślić, że schorzenie to występuje wyłącznie u dorosłych – nie spotyka się go u niemowląt ani małych dzieci, które jeszcze nie zaczęły chodzić.
W przypadku kręgozmyku dochodzi do niestabilności w obrębie kręgosłupa. Przemieszczenie kręgu może uciskać nerwy, co skutkuje:
- bólem dolnej części pleców,
- promieniującym dyskomfortem w nogach,
- innymi objawami neurologicznymi związanymi z naciskiem na rdzeń kręgowy.
Termin „spondylolisteza” pochodzi z języka greckiego; „spondylos” oznacza „kręgosłup”, natomiast „listhesis” to „ślizganie się”. Zrozumienie tego pojęcia jest istotne zarówno dla pacjentów cierpiących na tę przypadłość, jak i dla specjalistów zajmujących się jej diagnostyką i terapią. Odpowiednia diagnoza oraz leczenie mają szansę znacznie poprawić jakość życia osób z tym schorzeniem.
Jakie są przyczyny i typy kręgozmyku?
Kręgozmyk, czyli przemieszczenie kręgów względem siebie, może mieć różnorodne przyczyny i formy. Wśród najważniejszych czynników wyróżniamy kilka kluczowych powodów. U młodszych pacjentów często jest on skutkiem wrodzonych wad anatomicznych, takich jak kręgoszczelina, co prowadzi do niestabilności kręgów. Z kolei u osób starszych dominują choroby degeneracyjne, które osłabiają stabilizujące elementy kręgosłupa.
Rodzaje kręgozmyku są bardzo zróżnicowane i obejmują:
- Kręgozmyk wrodzony – powstaje na skutek nieprawidłowego rozwoju kręgów od momentu narodzin,
- Kręgozmyk cieśniowy – wynika z defektu strukturalnego w obrębie łuku kręgowego,
- Kręgozmyk zwyrodnieniowy – związany z naturalnym procesem starzenia oraz degeneracją tkanek,
- Kręgozmyk urazowy – spowodowany urazami mechanicznymi, takimi jak złamania czy kontuzje,
- Kręgozmyk patologiczny – występuje w kontekście chorób nowotworowych lub zapalnych.
Dodatkowo można wyróżnić inne rodzaje, takie jak:
- Kręgozmyk przedni i tylny, które określają kierunek przemieszczenia,
- Kręgozmyk rzekomy, który występuje bez rzeczywistej niestabilności,
- Kręgozmyk istmiczny, będący efektem uszkodzeń stawowych,
- Kręgozmyk dysplastyczny, związany z nieprawidłowym rozwojem tkanki kostnej.
Zrozumienie tych różnych przyczyn i rodzajów kręgozmyku ma kluczowe znaczenie dla właściwej diagnozy oraz efektywnego leczenia tej dolegliwości.
Kręgozmyk wrodzony
Kręgozmyk wrodzony to unikalna deformacja kręgosłupa, która rozwija się u dzieci na skutek niedorozwoju struktur kręgowych jeszcze przed ich narodzinami. To schorzenie prowadzi do niestabilności kręgosłupa i może być zauważane już w młodym wieku. W przypadku tej formy kręgozmyku zmiany anatomiczne są efektem zaburzeń rozwojowych, które wpływają zarówno na kształt, jak i funkcję kręgów.
Często wrodzony kręgozmyk współwystępuje z innymi wadami rozwojowymi układu kostnego, co dodatkowo komplikuje sytuację pacjenta. Objawy mogą obejmować:
- ból pleców,
- trudności w poruszaniu się,
- problemy z utrzymaniem prawidłowej postawy.
Dlatego tak ważne jest, aby diagnoza była postawiona jak najwcześniej; pozwala to na skuteczniejsze leczenie oraz rehabilitację.
W przypadku tego schorzenia kluczowe jest regularne monitorowanie pacjentów przez specjalistów ortopedów lub neurochirurgów. Tacy lekarze oceniają stopień niestabilności oraz opracowują odpowiednie plany terapeutyczne. Mogą one obejmować rehabilitację oraz interwencje chirurgiczne w bardziej zaawansowanych przypadkach, dostosowane do indywidualnych potrzeb pacjenta.
Kręgozmyk cieśniowy
Kręgozmyk cieśniowy, znany także jako typ istmiczny, jest najczęściej występującą formą kręgozmyku u dorosłych. Powstaje w wyniku uszkodzenia części międzystawowej łuku kręgu, co prowadzi do przesunięcia jednego kręgu względem drugiego. Osoby dotknięte tym schorzeniem często skarżą się na ból pleców oraz ograniczoną ruchomość, co może znacząco utrudniać codzienne funkcjonowanie.
Przyczyny tego rodzaju kręgozmyku są zróżnicowane. W wielu przypadkach wynikają z:
- naturalnych procesów degeneracyjnych związanych z wiekiem,
- długotrwałym obciążeniem kręgosłupa,
- genetycznej predyspozycji do rozwoju tego schorzenia.
W diagnostyce kluczowe stają się badania obrazowe, takie jak rezonans magnetyczny czy tomografia komputerowa. Te techniki pozwalają na dokładną ocenę stopnia przesunięcia kręgów oraz zmian w otaczających tkankach.
Leczenie kręgozmyku cieśniowego może obejmować zarówno terapie zachowawcze, jak i chirurgiczne interwencje. W przypadku łagodnych objawów pacjenci zazwyczaj korzystają z:
- rehabilitacji,
- leków przeciwbólowych,
- leków przeciwzapalnych.
Jednak w bardziej zaawansowanych sytuacjach operacja może okazać się niezbędna dla stabilizacji kręgów oraz złagodzenia odczuwanego bólu.
Kręgozmyk cieśniowy stanowi poważne wyzwanie zdrowotne i wymaga odpowiedniej diagnozy oraz leczenia, aby poprawić komfort życia osób nim dotkniętych.
Kręgozmyk zwyrodnieniowy
Kręgozmyk zwyrodnieniowy to schorzenie, które wiąże się z przemieszczeniem kręgów, a jego źródłem są choroby stawów. Najczęściej dotyka osoby w starszym wieku i prowadzi do osłabienia struktury kręgosłupa. Zmiany degeneracyjne w obrębie kręgów oraz stawów międzykręgowych mogą przyczyniać się do tego przemieszczenia, co skutkuje bólem i dyskomfortem.
Osoby zmagające się z tym problemem często skarżą się na:
- ból w dolnej części pleców,
- sztywność,
- ograniczoną zdolność ruchu.
Objawy te potrafią się nasilać szczególnie podczas:
- długiego siedzenia,
- stania.
Dodatkowo, niektórzy pacjenci mogą doświadczać objawów neurologicznych, takich jak:
- drętwienie nóg,
- trudności w poruszaniu się.
Aby postawić diagnozę kręgozmyku zwyrodnieniowego, kluczowe są badania obrazowe – takie jak:
- rezonans magnetyczny,
- tomografia komputerowa.
Te technologie pozwalają dokładnie ocenić stopień uszkodzenia struktur kręgosłupa. W zależności od ciężkości schorzenia, leczenie może obejmować różne metody, takie jak:
- rehabilitacja,
- farmakoterapia,
- interwencje chirurgiczne w bardziej zaawansowanych przypadkach.
Zrozumienie przyczyn oraz symptomów kręgozmyku zwyrodnieniowego jest istotne dla wdrożenia odpowiednich działań terapeutycznych i poprawy jakości życia pacjentów.
Kręgozmyk urazowy
Kręgozmyk urazowy powstaje w wyniku bezpośredniego uszkodzenia kręgosłupa, na przykład poprzez złamanie łuku kręgu. Tego rodzaju kontuzja prowadzi do intensywnego bólu oraz ograniczenia ruchomości pacjenta. Przemieszczenie kręgów następuje na skutek nagłego i silnego działania siły, co często ma miejsce podczas:
- wypadków drogowych,
- upadków,
- urazów sportowych.
Do charakterystycznych objawów kręgozmyku urazowego należy ból w okolicy uszkodzenia, który może promieniować do kończyn. Osoby dotknięte tym schorzeniem często zmagają się również z:
- trudnościami w poruszaniu się,
- odczuwaniem sztywności kręgosłupa.
Diagnoza stawiana jest na podstawie badań obrazowych, takich jak zdjęcia rentgenowskie czy rezonans magnetyczny.
Leczenie tego typu urazu zazwyczaj obejmuje rehabilitację, a w niektórych przypadkach konieczna jest interwencja chirurgiczna mająca na celu stabilizację uszkodzonej części kręgosłupa. Szybka reakcja po wystąpieniu urazu ma kluczowe znaczenie dla zminimalizowania ryzyka dalszych komplikacji zdrowotnych.
Kręgozmyk patologiczny
Kręgozmyk patologiczny to specyficzny rodzaj spondylolistezy, który powstaje w wyniku różnych procesów chorobowych. W odróżnieniu od innych form tego schorzenia, takich jak typ wrodzony czy zwyrodnieniowy, ten przypadek jest skutkiem zmian degeneracyjnych lub zapalnych, które naruszają stabilność kręgów.
W przypadku kręgozmyku patologicznego obserwuje się przesunięcie jednego kręgu względem drugiego. To zjawisko może prowadzić do ucisku na nerwy, co z kolei wywołuje szereg objawów neurologicznych. Pacjenci często skarżą się na:
- ból pleców,
- promieniujący dyskomfort w nogach,
- drętwienie kończyn dolnych,
- osłabienie mięśniowe,
- sztywność w okolicy lędźwiowej.
Dodatkowo, mogą występować problemy z poruszaniem się.
Przyczyny kręgozmyku patologicznego są bardzo różnorodne. Mogą obejmować między innymi:
- choroby zwyrodnieniowe stawów,
- infekcje,
- nowotwory.
Diagnostyka tego schorzenia zazwyczaj opiera się na badaniach obrazowych, takich jak rezonans magnetyczny (MRI) czy tomografia komputerowa (CT), które pozwalają ocenić stopień ześlizgnięcia oraz jego wpływ na struktury nerwowe.
Zrozumienie zarówno przyczyn, jak i objawów kręgozmyku patologicznego jest niezwykle ważne dla efektywnego leczenia i rehabilitacji pacjentów borykających się z tym problemem zdrowotnym.
Jakie są różnice między kręgozmykiem przednim a tylnym?
Kręgozmyk przedni oraz tylny różnią się przede wszystkim kierunkiem, w którym górny krąg przemieszcza się względem dolnego. W przypadku kręgozmyku przedniego, górny krąg przesuwa się do przodu, co zazwyczaj jest wynikiem defektu łuku kręgowego. Takie przemieszczenie może powodować ucisk na struktury nerwowe, co z kolei prowadzi do bólu oraz różnych objawów neurologicznych.
Z kolei w przypadku kręgozmyku tylnego górny krąg przesuwa się ku tyłowi. Ten rodzaj schorzenia często związany jest z degeneracją krążka międzykręgowego. Podobnie jak w pierwszym przypadku, mogą wystąpić rozmaite objawy, takie jak ból pleców czy trudności neurologiczne, jednak przyczyny i mechanizmy ich powstawania są inne.
Obydwa typy kręgozmyku wymagają różnorodnych strategii terapeutycznych, które są dostosowane do ciężkości stanu pacjenta oraz jego symptomów:
- kręgozmyk przedni zwykle wymaga bardziej intensywnego leczenia operacyjnego ze względu na ryzyko uszkodzenia rdzenia kręgowego,
- natomiast terapia w przypadku kręgozmyku tylnego często skupia się na rehabilitacji i metodach zachowawczych.
Kręgozmyk rzekomy
Kręgozmyk rzekomy to sytuacja, w której kręgi nie przesuwają się, mimo że pacjenci mogą odczuwać dolegliwości podobne do tych, które występują przy typowym kręgozmyku. Osoby z tym schorzeniem często skarżą się na ból pleców oraz ograniczenia w ruchomości, chociaż ich kręgosłup pozostaje w nienaruszonym stanie.
Przyczyny tego stanu są różnorodne. Do najczęstszych czynników wywołujących takie objawy należą:
- dyskopatia,
- zmiany zwyrodnieniowe,
- inne schorzenia kręgosłupa.
Dlatego tak ważne jest przeprowadzenie szczegółowej diagnostyki, która pozwoli odróżnić kręgozmyk rzekomy od innych jego rodzajów. Objawy mogą również obejmować:
- promieniujący ból do kończyn,
- sztywność w dolnej części pleców.
Zrozumienie problemu zdrowotnego i trafna diagnoza stanowią kluczowe elementy dla wdrożenia skutecznych metod leczenia i rehabilitacji. W zależności od podstawowych schorzeń wywołujących objawy, kręgozmyk rzekomy może wymagać różnych podejść terapeutycznych.
Kręgozmyk istmiczny
Kręgozmyk istmiczny to unikalny typ schorzenia, który powstaje na skutek uszkodzenia międzystawowej części łuku kręgu. Tego rodzaju kontuzja prowadzi do niestabilności w obrębie kręgosłupa, co z kolei może manifestować się różnorodnymi objawami oraz problemami zdrowotnymi. Najczęściej ten problem dotyka młodych sportowców, którzy są poddawani intensywnym obciążeniom fizycznym i narażeni na urazy.
U młodych adeptów sportu przerwanie łuku kręgu może być efektem zarówno:
- wrodzonych predyspozycji,
- urazów związanych z aktywnością fizyczną.
Objawy tego schorzenia często obejmują:
- ból w dolnej części pleców,
- trudności z wykonywaniem niektórych ruchów,
- dolegliwości neurologiczne, takie jak drętwienie nóg.
Aby zdiagnozować kręgozmyk istmiczny, zazwyczaj wykorzystuje się badania obrazowe, takie jak:
- rezonans magnetyczny,
- tomografia komputerowa.
Te metody pozwalają dokładnie ocenić stan kręgów oraz otaczających struktur. Po postawieniu diagnozy lekarze mogą zaproponować różne opcje terapeutyczne; w zależności od stopnia zaawansowania schorzenia mogą to być rehabilitacja lub interwencje chirurgiczne.
Zrozumienie przyczyn oraz symptomów kręgozmyku istmicznego jest niezwykle istotne dla skutecznego zarządzania tym problemem zdrowotnym. Dzięki tej wiedzy można znacząco zmniejszyć ryzyko wystąpienia powikłań u osób dotkniętych tym schorzeniem.
Kręgozmyk dysplastyczny
Kręgozmyk dysplastyczny to wrodzona wada, która wpływa na obszar między kością krzyżową a piątym kręgiem lędźwiowym. Ten rodzaj schorzenia najczęściej dotyka dzieci i może prowadzić do licznych problemów związanych z postawą ciała oraz układem ruchu.
Osoby cierpiące na kręgozmyk dysplastyczny często mają kłopoty z prawidłowym utrzymywaniem postawy. To może skutkować bólami pleców oraz innymi dolegliwościami ortopedycznymi. Dlatego wczesne rozpoznanie jest niezwykle istotne – właściwe leczenie i rehabilitacja mogą znacząco wpłynąć na poprawę jakości życia pacjentów.
Gdy istnieje podejrzenie kręgozmyku dysplastycznego, warto skonsultować się ze specjalistą. Lekarz przeprowadzi szczegółową ocenę stanu zdrowia i zaproponuje odpowiednie działania terapeutyczne. W zależności od zaawansowania schorzenia, dostępne są różnorodne metody leczenia, które mogą obejmować zarówno:
- terapie fizyczne,
- operacje w bardziej skomplikowanych przypadkach.
Kiedy należy podejrzewać kręgozmyk?
Podejrzenie kręgozmyku powinno być brane pod uwagę u osób, które odczuwają dyskomfort w rejonie kręgosłupa. Szczególnie istotne jest to w sytuacjach, gdy ból nasila się podczas ruchu lub zmienia intensywność w zależności od przyjmowanej pozycji ciała. Objawy mogą być subtelne i rozwijać się stopniowo, co często utrudnia postawienie szybkiej diagnozy.
Warto również zwrócić uwagę na inne dolegliwości, które mogą obejmować:
- sztywność pleców,
- trudności w poruszaniu się,
- promieniowanie bólu do nóg,
- drętwienie kończyn dolnych,
- osłabienie kończyn dolnych.
Jeżeli dostrzegasz te symptomy, nie zwlekaj z konsultacją ze specjalistą. Dokładna diagnostyka jest kluczowa, aby wykluczyć inne potencjalne schorzenia.
Jakie są objawy kręgozmyku?
Objawy kręgozmyku rozwijają się stopniowo, co może znacząco utrudniać codzienne funkcjonowanie. Najczęściej występującym symptomem jest ból pleców, który zazwyczaj koncentruje się w dolnej części kręgosłupa i często promieniuje do nóg. Choć u niektórych osób ból może ustępować po odpoczynku, to podczas aktywności fizycznej ma tendencję do nasilenia.
W przypadku kręgozmyku I i II stopnia dominują dolegliwości bólowe, natomiast w III i IV stopniu mogą wystąpić dodatkowe objawy związane z deformacją kręgosłupa. Młodsze osoby często mają trudności z wykonywaniem ruchów przeprostu, a starsi pacjenci mogą doświadczać chromania – odczuwania bólu nóg przy dłuższym chodzeniu.
Inne symptomy, które mogą się pojawić, to:
- sztywność pleców,
- skurcze mięśni,
- drętwienie lub mrowienie w nogach,
- ograniczenie zakresu ruchu.
Ograniczenie zakresu ruchu jest zauważalne i może wpływać na jakość życia osób cierpiących na tę przypadłość. Ważne jest, aby zwrócić uwagę na te objawy i skonsultować się ze specjalistą w celu postawienia diagnozy oraz wdrożenia odpowiedniego leczenia.
Jakie objawy neurologiczne są związane z kręgozmykiem?
Zaawansowany kręgozmyk może powodować różnorodne objawy neurologiczne wynikające z ucisku na nerwy. Oto najczęstsze z nich:
- Niedowłady – osłabienie siły mięśniowej występuje w kończynach górnych i dolnych, a jego lokalizacja zależy od miejsca, gdzie znajduje się kręgozmyk,
- Nietrzymanie moczu – taki problem często pojawia się, gdy nerwy odpowiedzialne za kontrolę pęcherza moczowego są uciskane,
- Zaburzenia chodu – osoby dotknięte tym schorzeniem mogą mieć trudności w poruszaniu się, co zwiększa ryzyko niestabilności i upadków.
Te dolegliwości mają poważny wpływ na codzienną jakość życia osób cierpiących na kręgozmyk. Dlatego niezwykle istotna jest wczesna diagnostyka oraz odpowiednie leczenie tego schorzenia. Ucisk wywierany na rdzeń kręgowy oraz korzenie nerwowe może prowadzić do jeszcze poważniejszych problemów zdrowotnych, takich jak uszkodzenie rdzenia kręgowego, które wymaga pilnej interwencji medycznej.
Jak przebiega diagnostyka kręgozmyku?
Diagnostyka kręgozmyku rozpoczyna się od dokładnego wywiadu medycznego, podczas którego pacjent dzieli się swoimi odczuciami oraz wcześniejszą historią zdrowotną. Następnie lekarz przystępuje do badania fizykalnego, by ocenić ruchomość kręgosłupa oraz towarzyszące mu bóle. Istotnym elementem w procesie diagnostycznym są badania obrazowe.
Pierwszym krokiem jest wykonanie zdjęcia rentgenowskiego kręgosłupa (RTG). To badanie umożliwia ocenę stopnia przesunięcia kręgów oraz ich stabilności. Dzięki tym informacjom specjalista może określić obecność kręgozmyku i ustalić jego stadium. W przypadku trudności w postawieniu diagnozy lub wątpliwości dotyczących uszkodzenia nerwów, lekarz może zalecić dodatkowe testy, takie jak:
- tomografia komputerowa (TK),
- rezonans magnetyczny (RM).
Te zaawansowane metody obrazowania dostarczają szczegółowych informacji na temat anatomicznych struktur i potencjalnych uszkodzeń.
Kluczowe jest, aby proces diagnostyczny był wszechstronny i uwzględniał wszystkie kliniczne oraz obrazowe aspekty związane z podejrzeniem kręgozmyku. Precyzyjna diagnoza pozwala na skuteczne zaplanowanie dalszego leczenia oraz rehabilitacji pacjenta.
Dlaczego warto skonsultować się ze specjalistą w przypadku kręgozmyku?
Konsultacja ze specjalistą w przypadku kręgozmyku jest niezwykle ważna z kilku powodów:
- objawy tego schorzenia mogą się nasilać lub powracać, nawet po czasie odpoczynku,
- dokładna ocena stanu przez lekarza jest kluczowa,
- specjaliści, tacy jak ortopedzi czy neurochirurdzy, dysponują wiedzą oraz doświadczeniem niezbędnym do postawienia właściwej diagnozy i zaproponowania efektywnego leczenia.
Wczesna interwencja medyczna potrafi znacząco poprawić jakość życia pacjentów. Dzięki odpowiedniej diagnostyce można precyzyjnie określić:
- stopień zaawansowania schorzenia,
- powiązane z nim objawy neurologiczne, takie jak bóle promieniujące czy osłabienie kończyn.
Bez konsultacji łatwo przeoczyć istotne sygnały wymagające szybkiego działania.
Specjalista może zalecić odpowiednią rehabilitację, co ma kluczowe znaczenie dla zdrowienia pacjenta. Rehabilitacja dostosowana do typu kręgozmyku wspiera proces leczenia i zmniejsza ryzyko nawrotów choroby. Lekarz wskaże także metody terapii najbardziej skuteczne w danym przypadku.
Z tego względu nie warto bagatelizować objawów kręgozmyku. Jak najszybciej skonsultuj się ze specjalistą, aby uzyskać profesjonalną pomoc medyczną.
Jakie są metody leczenia kręgozmyku?
Leczenie kręgozmyku można podzielić na dwie główne grupy: metody zachowawcze i chirurgiczne. W przypadku kręgozmyku o stopniu I i II zaleca się podejście zachowawcze, które obejmuje:
- odpoczynek,
- stosowanie leków przeciwzapalnych,
- fizjoterapię.
Fizjoterapia jest niezwykle istotna, ponieważ edukuje pacjentów w zakresie ćwiczeń wzmacniających mięśnie pleców i brzucha, co przyczynia się do stabilizacji kręgosłupa.
Kiedy jednak mamy do czynienia z kręgozmykiem III i IV stopnia, a metody zachowawcze nie przynoszą pożądanych efektów, często konieczne staje się przeprowadzenie operacji. Interwencje chirurgiczne mogą obejmować:
- naprawę uszkodzonej cieśni kręgowej,
- dekompresję nerwów,
- spondylodezę – procedurę mającą na celu ustabilizowanie przesuwających się kręgów,
- stabilizację międzytrzonową, aby zapewnić odpowiednią sztywność.
Rehabilitacja pooperacyjna odgrywa kluczową rolę w procesie powrotu do zdrowia. Skupia się na przywracaniu pełnej funkcjonalności poprzez odpowiednio dobrane ćwiczenia oraz techniki terapeutyczne. To wszystko ma na celu odbudowę siły mięśniowej oraz poprawę mobilności pacjenta. Należy pamiętać, że wybór najbardziej odpowiedniej metody leczenia powinien być dostosowany do indywidualnych potrzeb chorego oraz zaawansowania jego schorzenia.
Jak wygląda operacja kręgozmyku?
Operacja kręgozmyku to chirurgiczny zabieg, który ma na celu stabilizację kręgosłupa oraz eliminację źródeł bólu. Zwykle przeprowadza się go w sytuacjach, gdy tradycyjne metody leczenia nie przynoszą oczekiwanych rezultatów dla pacjentów.
W trakcie operacji lekarz może zdecydować się na dekompresję kręgosłupa, co polega na usunięciu elementów wywierających ucisk na nerwy lub rdzeń kręgowy. W praktyce może to obejmować:
- usunięcie przepukliny dysku,
- fragmentu kości.
Czasami konieczne jest również zespolenie, czyli połączenie dwóch czy więcej kręgów w celu zapewnienia odpowiedniej stabilności.
Przygotowanie do tego typu zabiegu zazwyczaj wiąże się z wykonaniem badań obrazowych, takich jak:
- rezonans magnetyczny (MRI),
- tomografia komputerowa (CT).
Te badania pozwalają lekarzowi dokładnie ocenić stan kręgosłupa oraz zidentyfikować przyczyny problemów zdrowotnych. Po operacji pacjenci często muszą poddać się rehabilitacji, której celem jest odzyskanie pełnej sprawności i możliwości ruchowych.
Należy pamiętać, że każdy zabieg niesie ze sobą ryzyko powikłań, takich jak infekcje czy trudności w gojeniu ran. Dlatego kluczowe jest szczegółowe omówienie wszystkich aspektów związanych z operacją z lekarzem przed podjęciem decyzji o leczeniu chirurgicznym.
Jak przebiega rehabilitacja kręgozmyku?
Rehabilitacja kręgozmyku to proces mający na celu przywrócenie pacjentom pełni zdrowia oraz komfortu. Składa się z kilku kluczowych elementów, które wpływają na poprawę kondycji fizycznej.
Na początku rehabilitacji warto skupić się na ćwiczeniach wzmacniających mięśnie stabilizujące kręgosłup. Regularne treningi mogą znacząco zwiększyć siłę mięśniową i polepszyć stabilność w obrębie dolnego odcinka pleców. Warto zwrócić uwagę na ćwiczenia angażujące:
- mięśnie brzucha,
- mięśnie pleców,
- mięśnie pośladków.
Masaże stanowią kolejny niezwykle istotny aspekt tego procesu. Dzięki nim można skutecznie zmniejszyć napięcie w mięśniach oraz złagodzić ból, co sprzyja lepszemu ukrwieniu tkanek. Masaż może być wykonywany przez wykwalifikowanych terapeutów lub nauczyć się go samodzielnie, korzystając z odpowiednich technik.
Nie można również zapominać o korzystaniu z terapii ciepłem i zimnem, które mają swoje ważne miejsce w rehabilitacji. Ciepło pomaga rozluźnić spięte mięśnie i zwiększa elastyczność tkanek, natomiast zimno przynosi ulgę w przypadku obrzęków i bólu.
Kluczowe jest także unikanie aktywności mogących zaostrzyć dolegliwości. Pacjenci powinni być świadomi swoich ograniczeń i ściśle przestrzegać wskazówek specjalistów dotyczących aktywności fizycznej oraz codziennych obowiązków.
Rehabilitacja kręgozmyku opiera się na regularnych ćwiczeniach, masażach oraz terapii termicznej. Te działania wspólnie przyczyniają się do poprawy funkcjonowania kręgosłupa i ogólnej jakości życia pacjentów.